2000字科普讀懂:各種主流自體免疫細胞治療癌癥的優缺點及風險
人類與癌癥的對抗,傳統治療是以手術、化學治療、放射治療和靶向藥物為主。但近幾年來,免疫治療逐漸成為癌癥治療的新趨勢,它是利用啟動人體自身的免疫系統來攻擊癌細胞,搭配化學治療、放射治療或靶向治療一起聯合治療,在肝癌、大腸癌、乳癌、肺癌、黑色素瘤、頭頸癌都已證實會有更好的存活率。

腫瘤免疫治療與化學治療、放射治療的治療機制不同,免疫治療包括了癌癥疫苗、免疫檢查點PD-1與PDL-1抑制劑、免疫細胞治療等。
其中,免疫檢查點抑制劑可以活化體內T細胞,在多種腫瘤的治療上發揮很好的療效,美國科學家James P. Allison(詹姆斯·艾利森)和日本科學家Tasuku Honjo(本庶佑)也因此獲得了2018年諾貝爾獎。
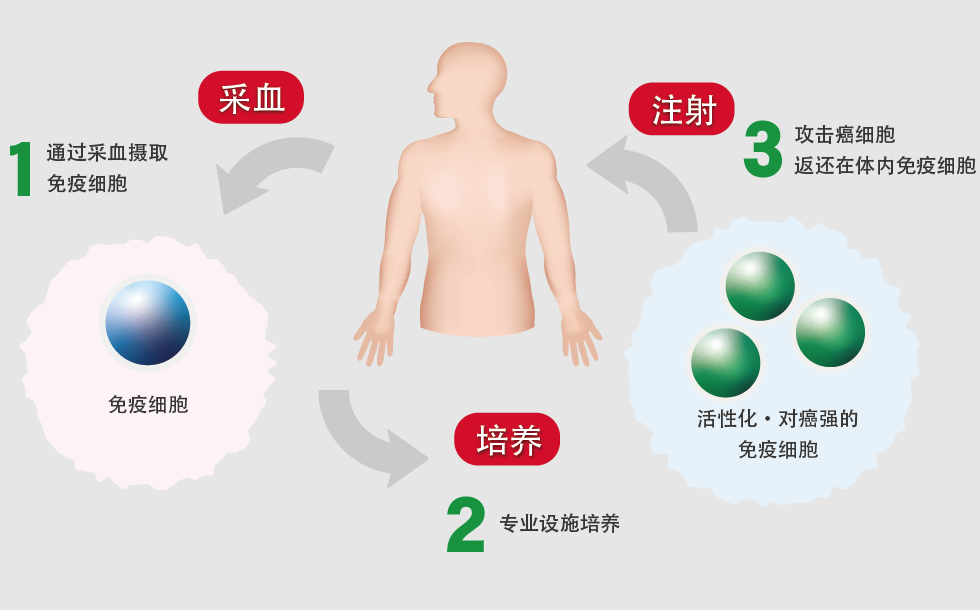
免疫細胞療法則是抽取病人的免疫細胞,在體外大量培養、誘導、活化及擴增數量后,再輸回病人體內去對抗癌細胞,經過幾次的細胞回輸后,有機會使部分免疫細胞具有記憶性,抗癌的療效便能持久。
臨床上使用的免疫細胞,包括NK自然殺傷細胞(Natural killer cells)、CIK細胞因子誘導的殺傷細胞(Cytokine-induced killer cells)、γδT細胞(Gamma delta T cells)、DC樹突細胞(Dendritic cells )、腫瘤內浸潤型TIL 細胞(tumor-infiltrating lymphocytes)和嵌合抗原受體T細胞(CAR-T)等不同細胞治療技術。
這些免疫細胞都有不同功能,能產生特異性免疫應答的淋巴細胞程度不同,療效自然不盡相同。CAR-T是近年來發展最迅速的細胞免疫治療技術。這些不同免疫細胞療法各有自己的優缺點及風險:
優點: NK細胞回輸副作用很小,腫瘤毒殺不受MHC限制。細胞純度可達到90%以上,可以增強個體的免疫力,具有治療和防治腫瘤的雙重功效。
缺點: 對于血液癌(例如急性骨髓性白血病)比較有效,但對固體腫瘤療效并不明顯,最多能讓一部分患者疾病保持穩定,若是單獨只有施打NK細胞,不管濃度有多高、多純,都只是提升免疫力,很難腫讓瘤明顯地縮小。因此NK細胞最適合用來改善病人免疫力和生活品質,使病人更有體力接受常規癌癥治療。
˙

優點: CIK同時具備NT和NKT兩種細胞,因此比NK對腫瘤有更廣譜毒殺的能力。其中NK 細胞有非 MHC 限制性殺瘤優點,而NKT細胞數量可增殖1000倍,達到20、30億,產生大量細胞因子,同時啟動多種抗腫瘤機制。
缺點: CIK的靶向不明,對于癌細胞的辨識能力較差,需要靠很大數量的細胞才能殺死癌細胞,其中NK是打群架的,如果細胞數目不夠,對癌細胞就無攻擊力。加上腫瘤內部高度免疫抑制的腫瘤微環境,容易導致CIK單獨使用療效不佳。因此CIK細胞必須配合化學治療、靶向藥物或其它免疫療法(例如PD-1抑制劑)合并使用,才能對抗多種不同的癌癥,達到一定療效的改善,合并治療這點非常重要。
˙

優點: 特異性很高,副作用少。被「有效」的腫瘤抗原激活過的樹突細胞,能夠刺激初始T細胞進行增殖,針對表達腫瘤特異抗原的癌細胞發揮很好的毒殺功能,可防止癌癥復發。
缺點: 腫瘤抗原不容易取得,只用單一抗原效果不好,因為癌細胞一直在突變。因此市面上有開刀直接取出腫瘤萃取物或是活細胞來當作腫瘤多抗原,也有使用合成多種人工勝?抗原或是腫瘤新抗原(neoantigens)的方法,至于何種抗原方式最有效至今醫學界仍不確定。另一問題是,癌細胞也很狡猾的,它會不斷「突變」,轉移后的腫瘤抗原和原先腫瘤開刀標本的抗原可能又不一樣了。
˙

優點: TIL的免疫細胞直接來自于腫瘤組織,殺傷性大、專一性高,若與PD-1/PDL-1抑制劑合并搭配,療效更增加。 TIL技術目前被證明在黑色素瘤、腎癌、卵巢癌等療效不錯,但擴大到其它癌別的數據還不充分。
缺點: 必須自手術切除的新鮮腫瘤組織中才能分離擴增TIL細胞,使這項技術受到限制,難以從所有病人獲取TIL細胞。患者在進行TIL回輸之前還必須先進行一次前導性化療,這一步很關鍵,所以只有大型醫院才能執行。回輸的TIL細胞其實是很多細胞的混合體,并沒有經過很特異的篩選,有些對腫瘤特異的TIL效果好,有些并不是特異的TIL效果則不好 。另外在手術切除的腫瘤組織中,大部分是腫瘤細胞,只有很少部分是TIL細胞,分離TIL細胞又是很高端的工藝,如果純化技術不好,擴增出來的細胞可能混雜腫瘤細胞,反而是把癌細胞打進身體。
˙

優點: 解決T細胞靶向問題,療效很好通常只需要輸注一次,對于復發且難治型的B細胞急性淋巴性白血病與大細胞淋巴瘤有60-80%以上的完全緩解率。
缺點: CAR-T會伴隨嚴重的副作用,例如大量的細胞因子釋放造成細胞激素風暴,可能導致患者死亡。 CAR-T細胞有時原本是要攻擊腫瘤細胞,卻錯殺了正常細胞,稱為「脫靶效應」會導致嚴重副作用,因此CAR-T只能在專門的醫院由合格專家實行治療。另外市面上的CAR-T產品也只能針對部分的血液癌,目前還沒有發現特異性的實體瘤標記物,因此CAR-T還不能治療實體腫瘤,另一方面,實體瘤本身的腫瘤微環境很復雜,改造后的CAR-T細胞尚無法解決腫瘤免疫逃逸的問題。
免疫細胞療法著重品質控管與安全,現今全球已有許多大型醫院通過了NK、CIK、DC等癌癥自體免疫細胞療法,也為病人點起一盞希望的燈火。

上海關于CAR-T治療藥品監督管理暫行規定于9月1日正式生效
隨著免疫細胞療法在我國的成熟發展和臨床應用,國家以及部分省份地區已陸續出臺了針對細胞治療的政策法規,通過國家層面和政府管控來確保細胞治療的安全和品質管理,同時推動細胞治療及創新藥的加速轉化,讓更多民眾享受到普適性的細胞治療!
